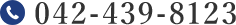白内障とは

水晶体は、たんぱく質や水などを主な成分としています。通常、このたんぱく質は光の通過を妨げないように透明度を保っているのですが、何らかの理由によって濁ったり硬くなってしまい、ものがぼやけてみえたり、光がまぶしくみえたりしてくることがあります。これが白内障です。
白内障の原因として最も多いものとして加齢があげられますが、早い人では40歳頃から発症すると言われています。そのため、40歳を過ぎたら定期的に検査を受けることをお勧めします。当院では、定期検診も行っております。お気軽にご相談ください。
白内障の症状
目がかすむ、ものが見にくい、視力の低下、視界がぼやけるなどが主な症状として表れます。進行すると光を眩しく感じるようになります。また、二重に見えるなどの症状もあり、白内障のあらわれ方は患者さんによって様々です。
自覚症状だけではなかなか白内障と特定することができません。その他にも重篤な目の病気が隠れていることもありますので、検査をすることをお勧めします。
白内障の原因
白内障の原因としては、加齢がもっとも多く、80代になるとほとんどの人が白内障を発症しているといわれるほどです。
しかし、それ以外にも外傷によるもの、目の手術のあとで生じるもの、ステロイドなどの薬物の影響によるもの、ご自身の内科的疾患によるものもあり、少数ではありますが生まれつき水晶体が混濁しているケースもあります。
白内障の治療
 白内障は初期のうちであれば、点眼薬で進行を抑えることも可能ですが、進行してしまうと手術しか治療の方法はありません。また点眼薬を使用しても少しずつ進行していくため、日常生活に支障が出るようになったら手術を受けられることをお勧めしています。
白内障は初期のうちであれば、点眼薬で進行を抑えることも可能ですが、進行してしまうと手術しか治療の方法はありません。また点眼薬を使用しても少しずつ進行していくため、日常生活に支障が出るようになったら手術を受けられることをお勧めしています。
さらに、他の眼科の病気を併発しているような場合にも白内障の手術を検討することがあります。
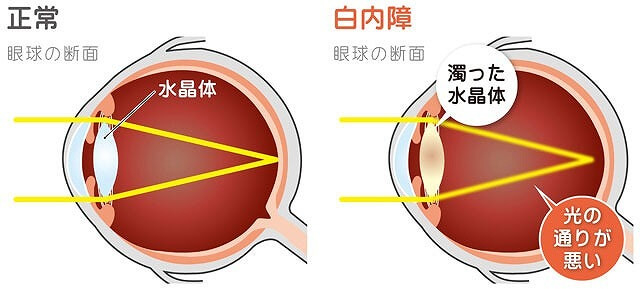
手術は、混濁してしまった水晶体を超音波で砕き、角膜と白目の境目付近を小さく切開し、砕いた水晶体を吸い出し、眼内レンズを挿入する方法が一般的です。
目の手術というと、不安に思う方も多いと思いますが、手術そのものの時間も短く、当院では日帰りで手術を行っています。
また、日本ではこの方法による白内障手術は年間120万件以上行われている手術です。術式もしっかりと確立していますのでご安心ください。
当院の白内障手術について
目の負担を極力減らす工夫
縫わない手術
人工レンズは折りたためるレンズを専用の挿入器具(インジェクター)で目の中に入れることができます。インジェクターは使い捨てです。
手術機器
白内障手術装置CENTURION(センチュリオン)
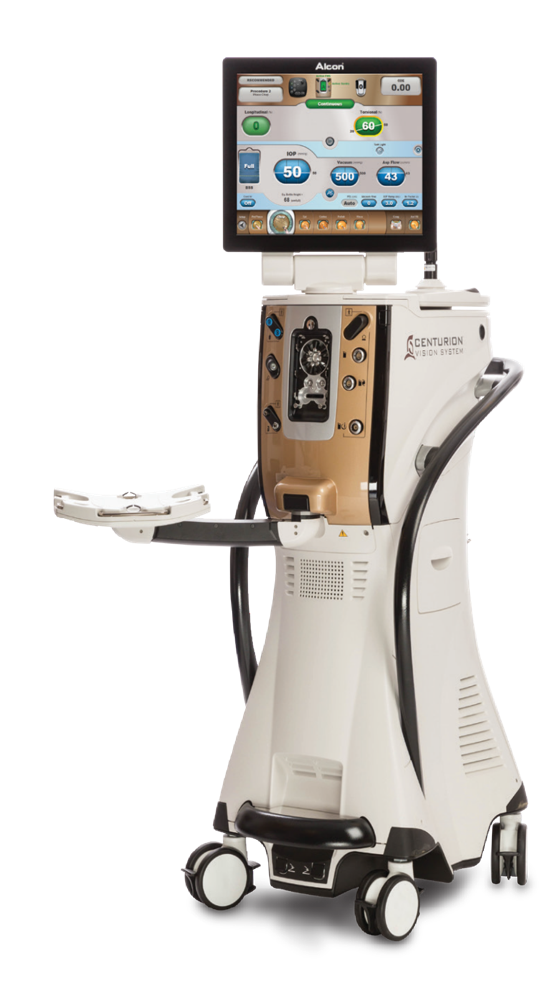
さらに白内障手術用の機器に搭載されるハンドピースの役割は、水晶体を破砕して、吸い出すことにありますが、当院では特別なハンドピース(ACTIVE SENTRY®)を採用しております。ACTIVE SENTRY®には、眼圧を測定するセンサーが内部に搭載され、㎜秒単位で眼内還流液をコントロールして眼内圧の一定と還流・吸引流量のコントロールをしています。
白内障の手術では、眼圧を一定に保つ必要があり、潅流水を適切にコントロールしながら流し続けなければなりません。この装置ではハンドピースにセンサーを搭載したことによってコンピューターが自動的に眼内の状態を検知し、装置内に設置された潅流水パックからの流量を適切にコントロールします。このように、常に最適な眼圧を保つことができるように設計されています。
また、従来の手術装置と比べ、医師による操作の負担が減少し、それに伴い、手術そのものもスピーディに行うことができるようになりました。切開創周辺での摩擦による温度上昇などの負担が減ることになります。さらに、眼圧が安定することによって、手術中の合併症の危険も低減でき、患者さんの体への負担も最小限に減らすことが可能となりました。
白内障手術システム「ベリオン」
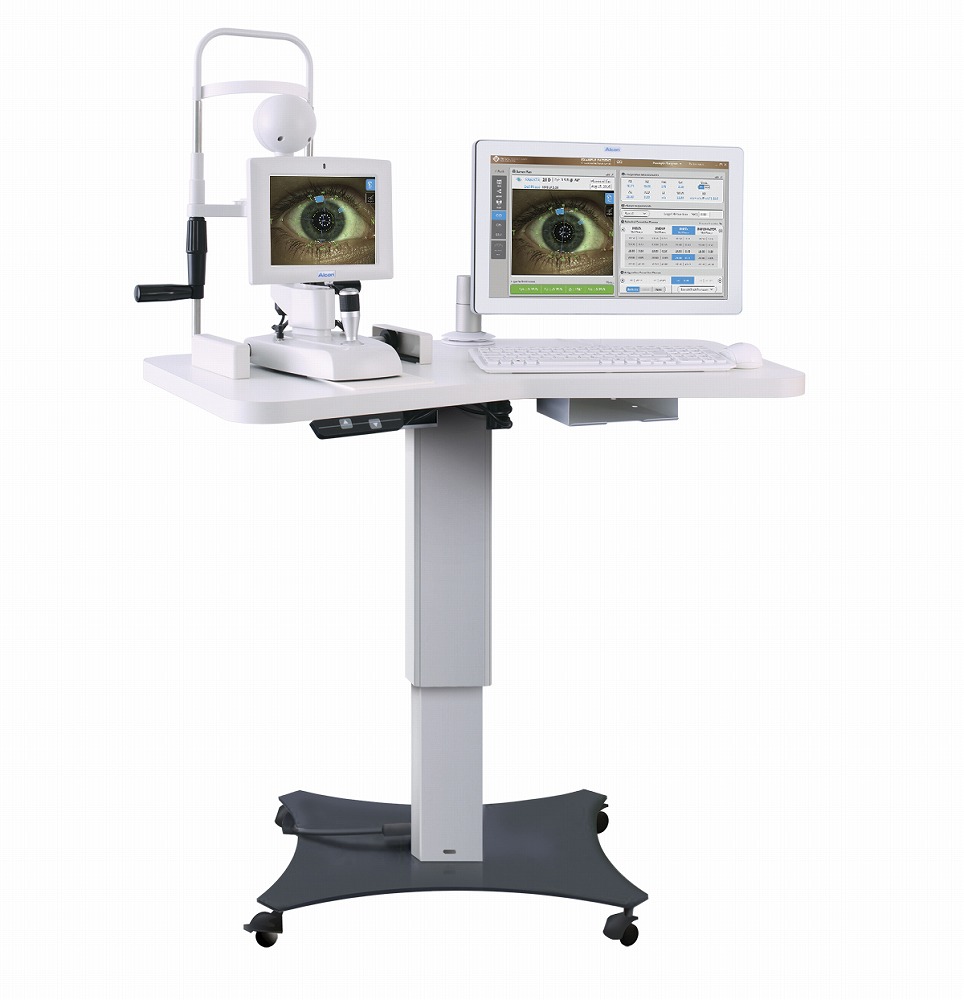
当院では、米国アルコン社のベリオン(Verion Image Guided System)を導入し、術前精密検査から手術時のマーカーまで行っています。
これによって、術前精密検査では、徹底的に眼球表面の状態や曲率などを計測しデータ化し、最適な眼内レンズの度数、切開位置や大きさなどを割り出すことができます。
また、従来は目測で行っていた切開位置を、これらの計測データに基づいて正確に割り出し、手術中にデジタルマーカーとして患者さんの眼に投影することができるため、より正確で適切な手術が可能となりました。
当院では、保険診療内で患者さんの負担なく本装置を使用した術前精密検査と手術を行っています。
眼内レンズとは?
混濁した水晶体を吸い出したあとに挿入するレンズが眼内レンズです。特殊なプラスチックでできていて、最初は折りたたまれているため、挿入するための切開創は非常に小さくおさえることができます。眼内に挿入すると自然に開いてしっかりと固定されます。
ただし、自然な水晶体と異なり、厚さを変化させて自在にピントをあわせることはできません。遠方か近方などの単焦点のレンズでは、生活の状態にあわせて、どの距離に焦点を合わせるかを決める必要があります。
また、健康保険適用外になりますが、遠方と近方や遠方と中間距離、中間距離と近方など2つや3つなどの距離に焦点をあわせることができる多焦点眼内レンズも存在します。
さらに単焦点眼内レンズと多焦点眼内レンズの一部には乱視を矯正するこのできるトーリック眼内レンズといわれるレンズも存在していますので、多様な選択肢からご自分の生活形態にあわせた眼内レンズを選ぶことができます。ただし、これらのレンズにもデメリットがありますので、詳しくはスタッフにお聞きください。
なお、当院で挿入する眼内レンズは、安定性に優れたレンズを多数採用しております。最新の眼内レンズは、その安全性の報告が出てからの採用となります。一般的に使用されている眼内レンズでも、長期安定性に疑問がある場合には、当院では採用しておりません。
手術を受ける時期について

手術を受けるタイミングはこれといって正解があるものではありません。患者さんによって、症状の現れ方も異なり、また生活上で「見る」ことに対する必要性も異なるからです。
手術を受けるタイミングは、患者さんが日常生活や仕事の上で「見る」ことに支障を生じてきた時というのが正解と言えるかもしれません。
たとえば、自動車の運転をする人、パソコン作業の多い人、読書や印刷された資料を読まなければならない人などは、「見づらい」「仕事に差し障りがある」などと不便を感じるタイミングが比較的早く、手術も少し症状が進行した時点で考慮することになるかもしれません。
それに対し、散歩などをしながらゆったりと暮らしている方であれば、それなりに進行してくるまで手術の必要性を感じないかもしれません。
また、現在では、乱視を矯正できるトーリック眼内レンズや、遠方から近方までスムーズに見ることができるようになる多焦点眼内レンズなどで、遠視・近視に加え乱視までを同時に矯正できるものも存在します。そのため、スポーツなどの活動が多く、近視や老眼の眼鏡を使用したくない方などが早めに白内障手術を考えることになるケースもあります。
要は、ご本人がそろそろ手術が必要と思われる時が手術のタイミングであって、急いで手術をする必要もありません。もし迷われている方がいましたら、お気軽に当院までご相談ください。
後発白内障
白内障手術は、濁ってしまった水晶体を超音波で破砕し、水晶体を包んでいる透明な袋である水晶体嚢から吸い出し、眼内レンズを挿入するというものです。このとき、水晶体嚢内に砕かれた水晶体の組織が少し残ってしまうことがあります。このわずかに残った組織が手術後に増殖してしまうと、全体に濁りを生じて視力が低下することになります。これが後発白内障です。
この症状は白内障手術を受けてから5年以内に、およそ5人に1人の方に起こるとされています。
このため、手術後は点眼薬などで水晶体組織の増殖を抑えます。しかしどうしても視力に影響が出てしまった場合では外来によるレーザー治療で治すことができます。
手術の流れ
1お申込
当院の手術はすべて日帰り手術によるものですが、予約が必要となります。
白内障がかなり進行している、他院の治療中に当院を紹介された方など、すでに手術を行うことを決めている方は、手術の手続きをしていただきます。
一方、当院で治療中の方は医師との相談によって手術のスケジュールをお申込みいただきます。
なお、眼科以外に疾患があり、治療を受けておられる方はお申込の際に、使用中のお薬を確認させていただくことになります。
2術前精密検査
手術の1~2週間前には、術前の精密検査を受けていただきます。白内障以外に疾患がないかどうかを調べ、また眼内に挿入するレンズの度数を決めるための大切な検査です。
検査当日、体調不良や極端な目の疲れなどが残っている場合、正確なデータを取れないこともあります。前日までに体調を整え、目の疲れが残らないよう、リラックスしてご来院ください。
主な検査項目は以下の通りです。
眼科に関する検査
視力検査、眼圧検査、眼軸長検査、細隙灯顕微鏡検査、眼底検査、角膜曲率半径、角膜内皮細胞検査
その他の検査
採血・採尿など
3手術前の点眼
術後の感染症予防のため、手術の3日前から手術当日の朝まで、抗菌薬を点眼していただきます。術後に最も避けたいのが手術創からの感染症です。そのため、1回に1~2滴、医師の指示通りの回数を守って必ず点眼してください。
4手術当日
手術の予約日・予定時間にご来院ください。
手術後は、しばらく院内で安静にしていただき、注意事項などを再確認させていただいた上でご帰宅となります。
白内障術後は、保護眼鏡(メオガード)を5日間着用して下さい。手術後の生活に不安が生じないように、点眼薬、内服薬、注意事項を記載したプリント等が入った袋をお渡しします。
また麻酔や散瞳剤の影響等が残ることもありますので、ご自身で運転される自動車やバイク、自転車での手術当日のご来院はお控えください。
5手術後
手術翌日(1日目)及び3日目に来院をお願いしております。これは万が一の術後眼内炎に素早く対応させていただくためです。
その後は、術3週間後、術3か月後となりますが、ご紹介頂いた方は通院の利便性を考え、御紹介医での定期検査をお勧め致します。
ご紹介でない方も、利便性の良い眼科クリニックがご近所にありご希望あれば、紹介状を書かせていただきます。